Клинический или более знакомый нам термин – общий анализ мочи – это самое частое исследование, которое проводят при обследовании пациентов при любых патологиях.
В анализе оценивается до 20 различных показателей, отражающих работу почек и водно-солевой обмен. Изменения одного или нескольких показателей типичны для тех или иных болезней.
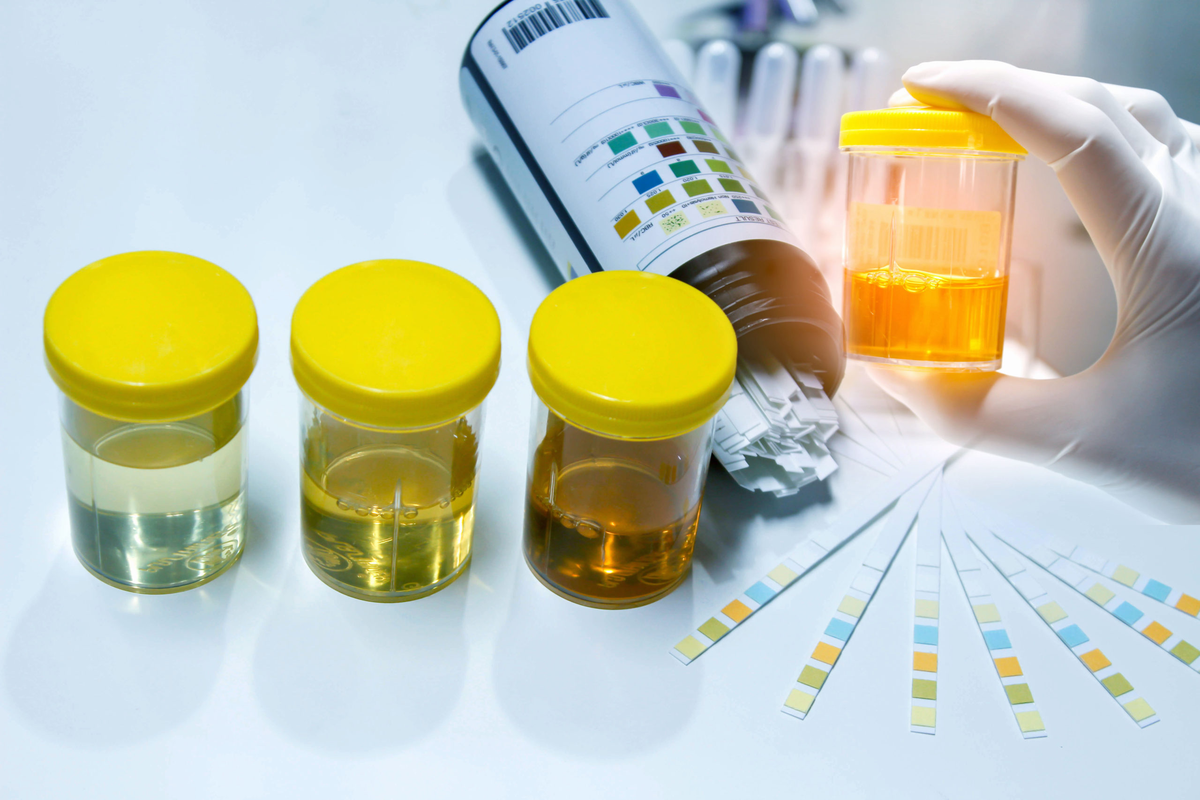
Что показывает общий анализ мочи
Моча (или по латыни урина) – это биологическая жидкость, которую образуют почки. По сути это раствор органических и неорганических веществ, основу которого составляет вода.
В ней растворены конечные продукты обмена веществ, некоторые токсические вещества, метаболиты лекарств, которые не нужны организму и их нужно вывести наружу.
По определенным показателям анализа можно судить об изменениях в составе крови, работе почек и состоянии мочевыделительной системы в целом.
В моче могут определяться различные вещества – мочевая кислота и мочевина, аминокислоты, кетоновые тела, глюкоза, креатинин, фосфаты, хлориды, сульфаты или белок.
По данным анализа – изменений физических, химических либо микробиологических показателей можно определить некоторые заболевания или уточнить диагноз, определить тяжесть состояния и спланировать лечение.
Общий анализ мочи: расшифровка
Оценивать полученные результаты должен только врач. Не всегда отклонения от нормы по отдельным показателям однозначно указывают на патологию.
Нормативы могут отличаться у взрослых и детей, есть свои особенности при беременности. Мочу исследуют по ряду показателей:
♦ органолептические (цвет, запах, прозрачность);
♦ физико-химические показатели (плотность, рН, содержание определенных веществ);
♦ микроскопия осадка (подсчет клеток, выявление бактерий);
♦ биохимическое исследование.
Органолептические показатели
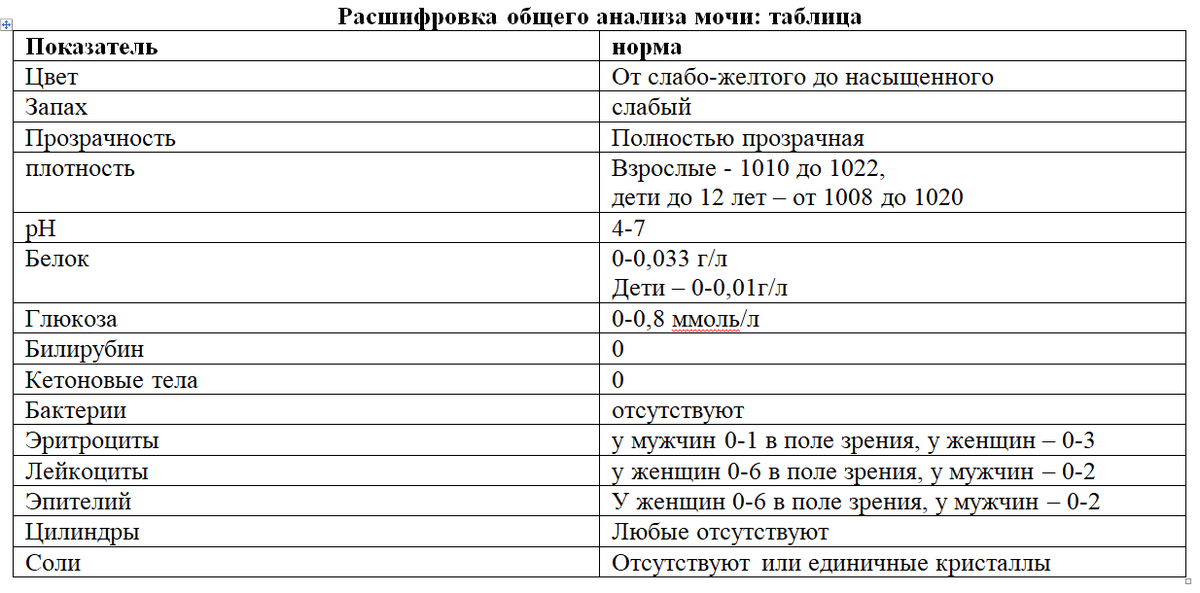
Первое, что определяют в анализе – цвет мочи. У здоровых людей моча может быть от светло-желтого до насыщенного цвета за счет присутствия пигментов – уробилиногенов. Изменение цвета мочи может указывать на патологии:
♦ цвет тёмного пива – проблемы печени;
♦ розовый, красный, цвет мясных помоев – наличие клеток крови или гемоглобина;
♦ бело-серый – наличие гноя;
♦ черный – наличие алкаптонурии;
♦ синеватый или зеленый – гнилостные процессы в кишечнике.
Запах мочи специфический. Он может различаться в зависимости от типа питания, но наличие определенных ароматов может указывать на отдельные патологии:
♦ резкий аммиачный – воспалительный процесс в мочевом пузыре;
♦ фекальный – наличие в моче бактерий из группы кишечной палочки;
♦ ацетоновый – наличие в моче кетоновых тел;
♦ гнилостный – тяжелые гангренозные процессы мочевых путей;
♦ тухлой рыбы – нарушение обмена аминокислот с накоплением триметиламина.
При сборе моча может слегка пениться, но обычно она нестойкая и быстро исчезает. Обильная пена типична для поражений печени или наличия в моче белка.

У здоровых людей моча прозрачна. Мутность возможна из-за наличия солей, липидных капель, лейкоцитов либо эритроцитов, гноя, белка, микробов. Иногда при стоянии в моче образуется осадок (солевой или клеточный).
Физико-химические показатели
В образце мочи оценивают плотность. Она зависит от времени сбора и возраста пациента, поэтому предпочтительно исследование утренней порции, сразу после сна.
Нормальная плотность для взрослых составляет от 1010 до 1022, у детей до 12 лет – от 1008 до 1020.
Повышение плотности происходит при увеличении концентрации растворенных веществ – солей, глюкозы или белка. Иногда на плотность влияют клетки крови, бактерии.
Также повышение плотности происходит при обезвоживании, если происходит потеря жидкости. Низкая плотность мочи указывает на нарушение работы почек по концентрированию мочи, возможна при избытке жидкости и применении мочегонных препаратов. рН или кислотность мочи колеблется в пределах от 4 до 7 единиц.
Повышение кислотности мочи возможно при обезвоживании, приеме лекарств, лихорадке, избытке белка в пище, повышение щелочности – при проблемах почек, нарушении гормонального обмена, раке, употреблении преимущественно растительной пищи.
Биохимические показатели
Определение в моче белка – один из важных этапов. В норме концентрация не превышает 0.033 г/л. У детей и беременных допустимо превышение этого показателя до 0,01 г/л.
Повышение уровня белка возможно при воспалении в области мочевой системы, поражении почек, аллергии, лейкозах, тяжелых поражениях сердца.
Глюкоза в моче (сахар) допустима на уровне до 0,8 ммоль/л. Повышение сахара в моче возможно при диабете, проблемах почек, панкреатите, синдроме Кушинга, при беременности.
Желчный пигмент билирубин в норме не определяется. Его появление в моче возможно при тяжелых поражениях печени, желчнокаменной болезни, гемолизе.
Кетоновые тела у здоровых людей не определяются. Они появляются при диабете, панкреатите, поражениях щитовидной железы, обезвоживании, голодании, токсикозе беременных, избыточном потреблении белка.

Микроскопические показатели
В лаборатории изучают осадок мочи, в котором могут быть кристаллы солей и клетки крови, эпителий, цилиндры.
Эритроциты допустимы лишь в единичном количестве – у мужчин 0-1 в поле зрения, у женщин – 0-3. Повышение количества возможно при серьезных проблемах с почками, поражении мочевого пузыря, мочеточников, уретры.
Лейкоциты и эпителий у женщин и детей допустимы в пределах 0-6 в поле зрения, у мужчин – 0-2. Повышение их уровня указывает на воспалительные процессы, инфекции мочевых путей.
Гиалиновые цилиндры в норме не определяются. Это слепки из почечных канальцев, состоящие их клеток эпителия и белков. Они возникают при гипертонии, воспалительных поражениях почек.
Зернистые цилиндры – это слепки из смеси эритроцитов и эпителия канальцев почек. Они возможны при вирусной инфекции, поражениях почек, отравлениях.
Восковидные цилиндры образуются из предыдущих видов, если они длительно присутствуют в просветах канальцев. Указывают на тяжелые поражения почек – амилоидоз, ХПН или нефротический синдром.

Бактерии в моче должны отсутствовать. Их наличие указывает на воспалительный процесс.
Соли в моче допустимы в небольшом количестве, но появление осадка может указывать на мочекаменную болезнь или некоторые патологии.
Уратные соли возможны на фон подагры, нефрита ил недостаточности почек. Оксалаты – на фоне нефропатии, МКБ, диабета, фосфаты – при наличии инфекции в почках.
Как подготовиться к общему анализу мочи
Чтобы получить максимально достоверные результаты, важна полноценная подготовка. Она проста и не требует особых знаний и умений.
Стоит заранее приобрести в аптеке специальный стерильный контейнер (он в форме стаканчика с крышечкой) для сбора мочи.
Самые точные данные можно получить, анализируя утреннюю порцию мочи. В ночное время она концентрируется, в ней можно обнаружить те вещества, которые в остальных порциях в течение дня могут быть в низких количествах.

Перед сбором мочи стоит отказаться от приема витаминов, БАДов лекарств (если это разрешает врач). Они могут повлиять на результаты.
Если есть препараты, которые пациенту необходимо принимать постоянно, нужно указать это при сборе в лаборатории.
Важно не употреблять продукты, которые могут повлиять на окраску мочи и ее прозрачность (свекла, ревень, тыква, щавель, морковь) и отказаться от употребления алкоголя.
Анализ сдается натощак, до завтрака. Перед сбором желательно избегать переохлаждения или стрессов.
Правила сбора мочи на общий анализ
Важно также знать, как собирать общий анализ мочи. Образец забирают после тщательного туалета наружных гениталий, у женщин – вне периода менструации.
Первые несколько мл мочи нужно спустить в унитаз, затем собрать образец мочи объемом около 50 мл из средней порции мочи.
Собранный материал нужно доставить в лабораторию в течение 1-2 часов. Транспортировать образец желательно при температуре от 5 до 20 градусов.
Важно также знать, сколько делается общий анализ мочи. В среднем, он готов на следующий день, но в срочных ситуациях его могут выполнить на протяжении 4-6 часов или быстрее.